Pour étudier la fertilité des femmes, on procède à une série de tests, dont l'échographie endovaginale, l'analyse des hormones dans le sang et l'hystérosalpingographie. L'ensemble des résultats obtenus permettra au spécialiste d'indiquer l'état de fertilité de la patiente et, par conséquent, de déterminer quel est le traitement de procréation assistée le plus approprié pour obtenir une grossesse.
Vous trouverez ci-dessous un index des 7 points que nous allons aborder dans cet article.
- 1.
- 2.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 6.
- 7.
L'examen gynécologique complet
L'examen gynécologique le plus important est l'échographie vaginale. Grâce à l'échographie, le spécialiste vérifie l'état de la cavité utérine et des ovaires. De cette façon, il est possible de voir s'il y a une altération ou une anomalie qui pourrait entraver la conception.
De plus, grâce à cet examen, on peut réaliser un comptage des follicules antraux afin d'avoir une idée approximative de la réserve ovarienne de la femme. Une valeur égale ou supérieure à 8 follicules indique généralement une bonne réserve ovarienne. Les follicules sont des structures de l'ovaire dans lesquelles les ovules se développent et mûrissent avant l'ovulation.
Un autre test qui est habituellement inclus dans le bilan gynécologique est la cytologie, aussi connue sous le nom de frottis. Il consiste à prélever un petit échantillon de cellules du col de l'utérus pour l'analyser. Ce test permet de détecter les infections et les changements étranges dans les cellules qui peuvent indiquer le développement d'un cancer du col de l'utérus.
L'analyse des hormones féminines
Les hormones régulent le cycle menstruel de la femme. Toute irrégularité dans les niveaux d'hormones peut donc affecter la fertilité. Par conséquent, faire une analyse pour déterminer le niveau de ces hormones dans le sang est d'une grande aide pour connaître le statut de la fertilité des femmes.
Généralement, le test sanguin est effectué le troisième jour du cycle ovarien, en considérant qu'il commence le jour où les règles tombent. Il est également possible que certaines hormones, comme la progestérone, soient analysées le 21e jour du cycle menstruel.
On peut inclure une multitude d'hormones dans cette analyse, mais les plus pertinentes pour la fertilité sont les suivantes :
- La FSH (hormone folliculo-stimulante) : c'est une gonadotrophine libérée par l'hypophyse et responsable de l'activation du développement ovarien. Des valeurs normales comprises entre 3 et 10 mUI/ml sont prises en compte. Les niveaux inférieurs à 6 indiquent une excellente réserve ovarienne, les valeurs de 6 à 9 sont bonnes, 9 à 10 moyennes et au-dessus de 10 indiquent généralement une faible réserve ovarienne.
- La LH (hormone lutéinisante) : c'est aussi une gonadotrophine libérée par l'hypophyse qui exerce sa fonction sur l'ovaire et provoque l'ovulation. 2 à 10 mIU/ml LH est considérée comme une valeur normale. Il est important qu'il y ait une corrélation avec la FSH d'environ 1:1. Si l'hormone LH ne suit pas cette relation et est plus élevée, elle pourrait être un indicateur du syndrome des ovaires polykystiques (SOPK). Dans ce cas, il faudra peut-être procéder à des essais supplémentaires.
- L'œstradiol : libéré par l'ovaire au fur et à mesure que le développement des ovocytes progresse. Il devrait avoir une valeur sanguine entre 25 et 75 pg/ml. Cependant, idéalement, le troisième jour du cycle, il devrait être inférieur à 50 pg/ml.
- La prolactine : Cette hormone est libérée par l'hypophyse. Son niveau normal se situe entre 0 et 20 ng/ml. Des valeurs très élevées provoquent ce qu'on appelle l'hyperprolactinémie, qui affecte sérieusement la régulation hormonale de la fertilité.
- La progestérone : Le troisième jour du cycle, cette hormone doit avoir un taux inférieur à 1,5 ng/ml, car elle est libérée par le corps jaune et n'est pas produite avant l'ovulation (qui est normalement à mi cycle). Pour que la valeur de cette hormone nous informe, il faut l'analyser le 21e jour du cycle. A ce moment, son taux sanguin doit être supérieur à 5 ng/ml, ce qui indique que l'ovulation a eu lieu. Dans tous les cas, elle devrait idéalement être supérieure à 10 ng/ml.
- L'AMH (hormone anti-müllerienne): c'est une hormone libérée par les follicules de l'ovaire. C'est un bon indicateur de la réserve ovarienne. On peut l'analyser n'importe quel jour du cycle, car elle est indépendante du cycle. Une valeur AMH comprise entre 0,7 et 3,5 ng/ml est liée à une bonne réserve ovarienne. Plus la réserve ovarienne est faible, plus la valeur AMH est faible.
Avant de commencer un traitement de fertilité, il est nécessaire d’avoir confiance en la qualité et le professionnalisme de la clinique que vous choisissez. Comme elles ne sont pas toutes similaires, le Rapport sur la fertilité vous aide à sélectionner les cliniques qui remplissent nos critères de qualité. Vous obtiendrez également une comparaison de prix et de conditions de chaque centre afin que votre prise de décision soit plus facile.
Il est également possible d'en analyser d'autres comme la TSH (hormone de la thyroïde), la thyroxine libre (T4), la triodothyronine libre (T3) et la testostérone. Bien qu'il ne s'agisse pas d'hormones sexuelles, la modification de leur niveau peut avoir un effet négatif sur les hormones qui régulent le cycle menstruel et l'ovulation.
L'hystérosalpingographie(HSG)
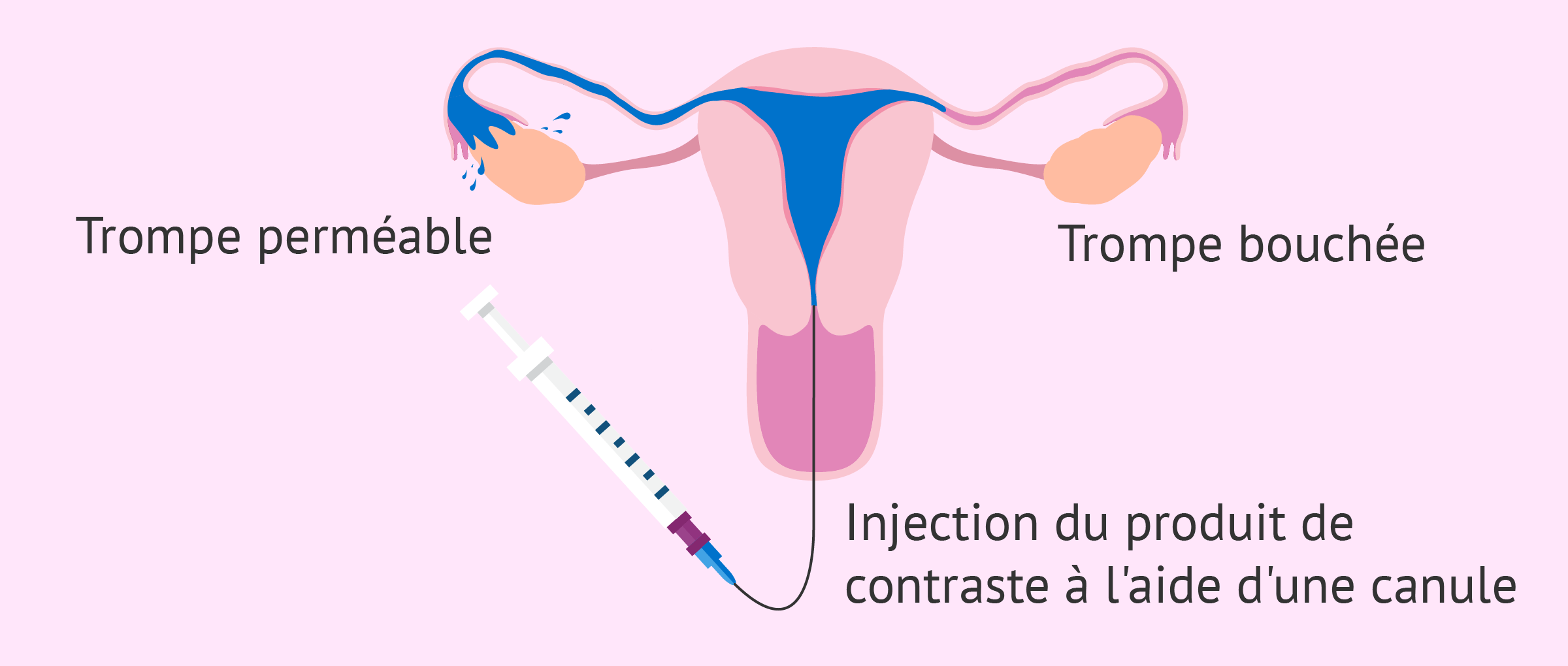
L'hystérosalpingographie est un test diagnostique permettant d'étudier la perméabilité des trompes de Fallope. Comme la fécondation (union de l'ovule et du spermatozoïde) a lieu à l'intérieur des trompes, il est essentiel de voir si le passage à travers celles-ci est possible.
Ce test permet également d'analyser la structure de la cavité utérine.
Un produit de contraste radio-opaque (liquide qui ne laisse pas passer les radiations et qui permet donc la visualisation lors de l'application de rayons X) traverse l'appareil reproducteur de la femme à travers un cathéter placé dans le vagin. Si le liquide ne trouve aucun obstacle sur son passage, il sortira dans la cavité pelvienne. Si, par contre, il y a un blocage dans les trompes de Fallope, le liquide est stoppé.
L'application de rayons-X permettra de visualiser le trajet du contraste et d'analyser s'il y a un blocage dans les trompes, ainsi qu'une malformation dans la cavité utérine.
Le résultat peut être obtenu :
- Positif: Les trompes sont perméables et, par conséquent, on observe que le contraste passe à travers les deux trompes et est expulsé dans la cavité abdominale.
- Négatif: Unilatérale ou bilatérale, signifie qu'une ou les deux trompes sont obstruées et, par conséquent, ne laissent pas passer le contraste à travers leur structure, ce qui les fait gonfler. Il est également possible que les trompes de Fallope ne soient pas visibles en raison d'une malformation tubaire ou utérine.
Si l'obstruction tubaire est légère, ce test peut aider à débloquer le tube et à permettre son passage à nouveau. Toutefois, cela ne se produit que dans des cas particuliers.
Autres examens complémentaires
Dans certains cas, il est nécessaire de procéder à d'autres tests que ceux qui ont été évoqués jusqu'à présent. Elles ne servent qu'à approfondir l'étude de l'infertilité féminine.
Parmi les plus courantes, on retrouve :
- Le caryotype : Il s'agit d'une étude des chromosomes d'une femme. Un test sanguin permet de vérifier si la femme a un caryotype 46XX (normal) ou s'il y a une altération chromosomique qui peut compliquer la recherche de la grossesse.
- L'hystéroscopie : il s'agit d'une intervention médicale qui permet de visualiser l'intérieur de la cavité utérine grâce à l'introduction d'une caméra endoscopique. Il s'agit d'une simple intervention ambulatoire de courte durée, qui permet de voir la présence de polypes, fibromes et autres malformations de l'utérus.
- La biopsie de l'endomètre : il s'agit de prélever un petit fragment de l'endomètre pour l'analyser en laboratoire afin d'étudier la présence d'un agent pathogène ou d'une anomalie qui pourrait empêcher l'implantation d'embryons ou l'ascension du sperme à la recherche de l'ovule.
Il existe d'autres tests moins courants comme l'étude de la coagulation, l'analyse des sédiments urinaires, etc.
Vos questions fréquentes
Quels sont les principaux tests d'infertilité féminine ?
Les principaux tests d'infertilité féminine comprennent :
- Analyse sanguine – FSH et E2, Hormone anti-mullérienne (AMH), TSH, Prolactine
- Test des trompes – Hystérosalpingogramme
- Échographie pelvienne avec comptage des follicules antraux
Est-ce que ces examens sont douloureux?
L'examen gynécologique n'est généralement pas douloureux, pas plus que l'analyse de sang. Au contraire, l'hystérosalpingographie peut causer de l'inconfort ou de la douleur. Il y a des femmes qui remarquent simplement un petit malaise de la même intensité que la cytologie ou tout autre examen gynécologique, alors qu'il y a d'autres femmes qui ressentent plus de douleurs.
Le bilan d'infertilité féminine est-il pris en charge par la Sécu ?
Pour bénéficier d'une prise en charge à 100% (sur la base du tarif conventionnel) des bilans et des soins pour infertilité par la Sécurité sociale, il est important de respecter le parcours de soins coordonnés en consultant au préalable le médecin traitant. Le praticien doit en effet remplir un protocole de soin que le couple devra alors remettre à la Caisse primaire d'assurance maladie (CPAM). Ce protocole peut correspondre à une demande ou un renouvellement prise en charge.
Il est fortement conseillé de faire une demande de prise en charge à la Sécurité sociale avant de réaliser les examens ou les soins les plus onéreux pour s'assurer de bénéficier d'une prise en charge à 100% de ces dépenses.
Nous nous efforçons de vous fournir des informations de la plus haute qualité.
🙏 Merci de partager cet article si vous l'avez aimé. 💜💜💜 Aidez-nous à continuer!
Bibliographie
Auteurs et collaborateurs