La inyección intracitoplasmática de espermatozoides o ICSI por sus siglas en inglés es un proceso de fecundación in vitro (FIV). Se trata de introducir el espermatozoide directamente en el interior del óvulo para facilitar la fecundación y dar lugar al nuevo ser.
Al contrario de la FIV convencional, la ICSI permite alcanzar el éxito reproductivo en situaciones de infertilidad masculina grave. Por ejemplo, la técnica de ICSI estaría indicada en varones que tienen problemas en la movilidad de sus espermatozoides o que presentan una baja concentración espermática en el eyaculado.
Sin embargo, cada vez son más las clínicas de fertilidad que optan por realizar siempre una FIV-ICSI antes que una FIV convencional.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 2.4.
- 2.5.
- 2.6.
- 2.7.
- 2.8.
- 2.9.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 7.
- 8.
- 9.
¿Cuándo está indicada la FIV-ICSI?
El motivo más habitual por el que se recurre a una fecundación in vitro con ICSI es la mala calidad del semen en el varón, especialmente en lo referente a la movilidad, morfología y concentración. No obstante, esta no es la única causa en la que se necesitaría FIV con microinyección espermática.
A continuación, se enumeran otras situaciones comunes que requieren ICSI como método de fecundación:
- Óvulos de mala calidad o con la zona pelúcida engrosada.
- Muestras de semen valiosas como las muestras congeladas, muestras de pacientes oncológicos o muestras obtenidas por biopsia testicular, aspiración de epidídimo o de testículo.
- Fracaso repetido en varios ciclos de FIV convencional.
- Necesidad de realizar la técnica de DGP (diagnóstico genético preimplantacional)
- Varones con alguna enfermedad infecciosa o infertilidad de causa inmunológica.
- Casos en los que se recuperan pocos óvulos en la punción folicular.
Aunque estas son las indicaciones para las que está recomendado aplicar la ICSI, son muchas las clínicas de reproducción asistida que la aplican ante cualquier tipo de problema de fertilidad que requiera fecundación in vitro, es decir, no emplean el método convencional aunque sea posible.
FIV-ICSI paso a paso
La fecundación in vitro a través de la microinyección espermática sigue los mismos pasos que la FIV convencional a excepción del momento de la unión de óvulo y espermatozoide. Por tanto, la única diferencia entre la ICSI y la FIV tradicional es el método de fecundación.
A continuación, se detallan las fases de la FIV-ICSI.
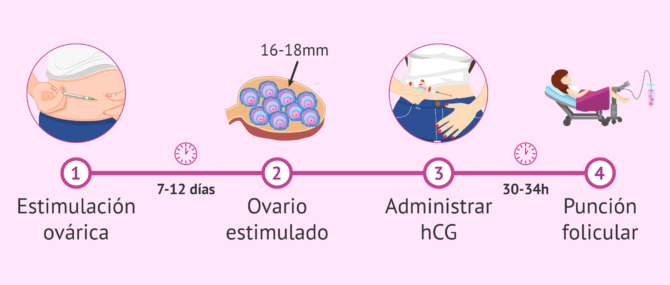
Estimulación ovárica
Con el objetivo de obtener un mayor número de óvulos, la mujer recibe un tratamiento de estimulación ovárica mediante la administración, vía subcutánea, de medicación hormonal.
Estas inyecciones favorecen el desarrollo y maduración de un elevado número de óvulos en el mismo ciclo, lo cual aumenta la probabilidad de obtener embriones viables y, con ello, la probabilidad de embarazo.
Durante el tratamiento, la mujer deberá acudir a la clínica para someterse a los controles analíticos y ecográficos cada dos o tres días normalmente.
La fase de estimulación ovárica dura entre 7 y 12 días aproximadamente, aunque dependerá de la respuesta ovárica de cada mujer a la medicación. En una primera fase se dan fármacos para estimular la producción ovárica (análogos de GnRH y gonadotropinas).
En una segunda fase, 36 horas antes de la punción folicular, la paciente se administrará hormona hCG para la maduración final y la inducción de la ovulación.
Si quieres más detalles sobre la estimulación, te recomendamos seguir leyendo el siguiente artículo: La estimulación ovárica.
Punción folicular
También se conoce como punción ovárica. A través de esta intervención quirúrgica se obtienen los óvulos por aspiración del líquido de los folículos (estructuras del ovario donde maduran los óvulos).
Se trata de una operación sencilla de entre 15 y 30 minutos. La mujer no sentirá dolor puesto que se realiza bajo sedación o anestesia suave. Además, la punción ovárica no requiere hospitalización ni reposo prolongado, por lo que la mujer podrá regresar a casa cuando se haya despertado.
Una vez en el laboratorio, el líquido folicular se analiza en busca de los óvulos, los cuales serán posteriormente decumulados, es decir, se les eliminará la capa de células del cúmulo-corona que los envuelve.
Si deseas obtener más información acerca de la intervención, no olvides leer el siguiente artículo: ¿Qué es la punción ovárica?
Obtención del semen
Generalmente, la muestra seminal se obtiene por masturbación tras un periodo de abstinencia de entre 3 a 5 días. Si no es posible obtener el semen por eyaculación, se obtendrá directamente del testículo a través de biopsia o aspiración.
El semen obtenido es capacitado en el laboratorio. Se trata de un proceso que permite concentrar la muestra en espermatozoides de buena calidad, eliminando el plasma seminal y los espermatozoides inmóviles o muertos. Pese a que esto es lo habitual, existen algunas muestras de esperma valiosas que se emplean directamente, sin ser capacitadas.
Decumulación
La decumulación es el proceso en el que los óvulos obtenidos en la punción folicular son desprovistos de la capa de células que los envuelve: las células del complejo cúmulo-corona.
Para facilitar la microinyección, se eliminan estas células, tanto de forma mecánica (haciendo pasar el óvulo por pipetas de calibre decreciente) como de forma química a través de soluciones específicas.
En el caso de la FIV convencional no es necesario la decumulación de ovocitos para la fecundación.
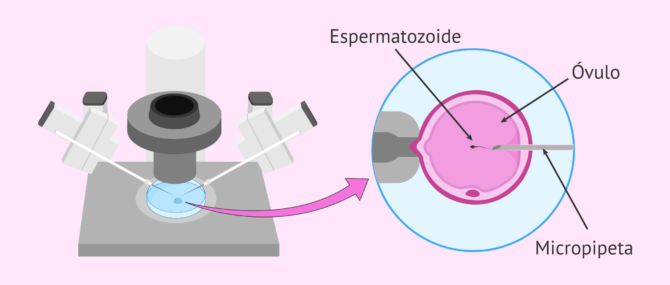
Fecundación
Es el momento en que óvulo y espermatozoide se fusionan para dar lugar al nuevo ser. En la técnica de ICSI, la fecundación se realiza con ayuda del microinyector.
El especialista sujeta el óvulo con una de las aguja del microinyector, la llamada holding, cuyos extremos son romos. Con la otra aguja, de extremo afilado, aspira un espermatozoide y lo introduce completamente en el interior del óvulo, a la espera de que ambos núcleos se fusionen y den lugar al cigoto (embrión de una célula).
Valorar la fecundación
Una vez realizada la fecundación, los óvulos fecundados se dejan en el incubador unas 16-20 horas. Pasado este tiempo, el especialista del laboratorio comprobará si la fecundación ha sido correcta y se han formado los cigotos.
Se dice que ha habido fecundación cuando distinguimos 2 corpúsculos polares (CP) y 2 pronúcleos (PN), el femenino y el masculino, que se fusionarán posteriormente para dar inicio al desarrollo embrionario.
Cultivo de los embriones
Cuando se ha comprobado que la fecundación ha sido correcta, los embriones se dejarán en cultivo hasta el día en que vayan a ser transferidos o congelados. Este cultivo embrionaria tendrá lugar en unos incubadores especiales que mantienen las condiciones de presión, luz, concentración de gases y temperatura óptima para su crecimiento.
A lo largo de los días de cultivo, se evaluarán las diferentes cualidades embrionarias para valorar su calidad. Algunos de los factores analizados son: ritmo de división, tamaño celular, fragmentación, número de células... En base a estas características morfocinéticas se irán clasificando los embriones.
En este enlace puedes obtener más información: Los parámetros de calidad embrionaria.
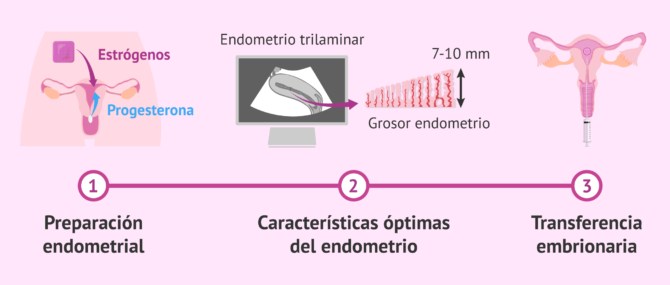
Preparación endometrial y transferencia
La mujer recibirá un tratamiento de medicación hormonal a base de estrógenos y/o progesterona por vía oral o vaginal. El objetivo de estos fármacos es lograr que el endometrio adquiera el aspecto y grosor adecuados para que pueda producirse la implantación de los embriones y lograr así la gestación.
Cuando el médico determina a través de las ecografías que el endometrio está listo, se hace la transferencia embrionaria. Se trata de un proceso indoloro de unos 10 minutos en el que los embriones son depositados en el útero de la mujer a la espera de que implanten y den inicio al embarazo.
El número de embriones a transferir lo deberá elegir la mujer o pareja, siempre considerando el consejo del especialista para cada situación personal. Pese a ello, cada vez son más los especialistas que aconsejan la transferencia de un único de embrión para reducir los posibles riesgos que conlleva un embarazo múltiple.
En este artículo puedes leer más información sobre este proceso: La transferencia embrionaria.
Vitrificación de embriones
Los embriones viables que no hayan sido transferidos serán criopreservados mediante el proceso de vitrificación embrionaria. Se trata de una técnica de congelación ultrarrápida que permite mantener los embriones indefinidamente sin alterar prácticamente sus cualidades.
La tasa de supervivencia embrionaria se sitúa por encima del 90%, por lo que podrán ser empleados para otros tratamientos en el futuro. Otra opción es donar los embriones a la investigación o a otras parejas en caso de no querer más transferencias en el futuro.
Diferencias entre FIV convencional e ICSI
Hasta el momento de la fecundación, el procedimiento entre ambas técnicas es el mismo: estimulación ovárica, punción para la extracción de ovocitos y obtención de semen.
En la FIV convencional, el óvulo (no decumulado) se pone en contacto con una gota de semen en la que hay miles de espermatozoides, de los cuales solo uno conseguirá, por sus propios medios, introducir la cabeza en el óvulo para dar lugar al embrión. Es decir, la fecundación propiamente dicha la lleva a cabo el mismo espermatozoide sin ayuda humana.
Por el contrario, en la ICSI, es el embriólogo el que introduce, gracias a la microinyección, el espermatozoide previamente seleccionado directamente en el interior del óvulo. Además, para ello, el óvulo ha pasado por un proceso de decumulación, paso que no se realiza en la FIV tradicional.
Debido a la mayor complejidad de la técnica y a la necesidad de instrumentación específica como el micromanipulador, la técnica ICSI encarece el procedimiento de fecundación in vitro. Además, la ICSI necesita de una especial habilidad por parte del embriólogo que va a realizar la microinyección.
Si deseas obtener más información acerca de las diferencias entre estos dos métodos de fecundación in vitro, puedes visitar este enlace: ¿FIV o ICSI?
¿Cuál es la tasa de éxito de la ICSI?
La probabilidad de embarazo mediante la técnica de FIV-ICSI dependerá de varios factores. Uno de ellos es la edad de la mujer, pues a medida que avanzan los años, la cantidad y calidad de los óvulos se reduce.
Además, la calidad del semen, la experiencia del personal encargado de la microinyección espermática, las alteraciones cromosómicas en los gametos, etc. también influyen en el éxito de la ICSI.
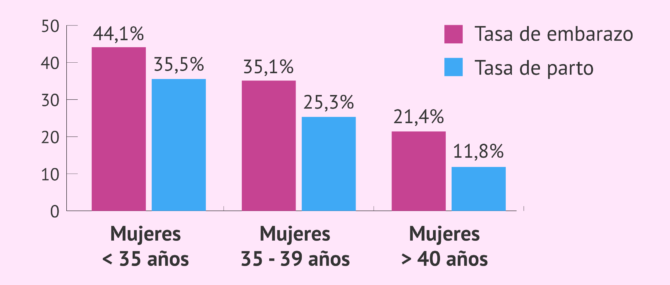
Según el último registro estadístico publicado por la Sociedad Española de Fertilidad (SEF) correspondiente al año 2020, la tasa de embarazo por transferencia es:
- En mujeres menores de 35 años
- 44,1%
- En mujeres entre 35-39 años
- 35,1%
- En mujeres mayores de 40 años
- 21,4%
La tasa de parto por transferencia embrionaria se reduce respecto de la de embarazo, siendo de un 35,5% en mujeres menores de 35 años, un 25,3% entre 35 y 39 años y de un 11,8% en mujeres mayores de 40 años.
ICSI y gestación subrogada
La gestación subrogada, conocida también como embarazo subrogado, fecundación subrogada o erróneamente vientre de alquiler, se realiza generalmente a través de un proceso de fecundación in vitro, ya sea convencional o por ICSI.
El proceso es exactamente igual al que hemos comentado, con la única diferencia de que la preparación endometrial y la transferencia se llevará a cabo en el útero de la gestante ("madre subrogada") y no de la futura madre.
En cuanto al resto de pasos, dependerá del origen de los óvulos. Si van a emplearse los óvulos de la futura madre, ésta será la que se someta a la estimulación ovárica y la punción folicular. Si por el contrario se recurre a la ovodonación, será la donante la que se someta a la primera parte del proceso.
Puedes obtener más información aquí: ¿ En qué consiste la gestación subrogada?
Preguntas de los usuarios
¿Cuáles son los principales riesgos del ICSI?
Los principales problemas o consecuencias que pueden derivarse del ICSI se deben a la estimulación ovárica. Este tratamiento, si no se regula adecuadamente, puede dar lugar al llamado Síndrome de hiperestimulación ovárica. Pinchando en el enlace puedes obtener más información al respecto.
Otro problema es el embarazo múltiple, cuya probabilidad aumenta si la transferencia es de más de un embrión. El embarazo gemelar es más arriesgado que el embarazo único, por lo que se recomienda elegir el número de embriones a elegir de forma responsable y considerando siempre el consejo del especialista.
Por último, el riesgo de aborto natural y embarazo ectópico también es ligeramente superior al aplicar ICSI en comparación con la concepción natural.
Si quieres más información sobre los riesgos pincha aquí: Riesgos de la FIV.
¿Cuál es el precio del ICSI?
La microinyección espermática tiene un coste aproximado de entre 2500 y 6000 euros. Este precio puede variar en función de la clínica de fertilidad, las condiciones de cada paciente, etc. Además, debemos tener en cuenta que estos precios hacen referencia al tratamiento de ICSI en España. Si se realizan en otro país, el coste puede variar, siendo mayor en países como Estados Unidos y menor en otros como Ucrania.
¿Se obtienen mejores resultados con ICSI o con FIV convencional?
Dependerá de cada situación. Por ejemplo, si estamos ante un caso de infertilidad masculina grave, probablemente la FIV convencional no permitirá obtener embriones viables. Por tanto, en este caso, la ICSI ofrecerá mejores probabilidades de éxito.
Sin embargo, en situaciones normales de buena calidad de ambos gametos, ambas técnicas ofrecerán buenos resultados.
¿Se recomienda hacer "hatching" en un ciclo de FIV-ICSI?
Para que el embrión implante en el endometrio uterino, debe romper y salir de la cubierta (zona pelúcida) que lo envuelve. El hatching o eclosión es lo que se conoce como la rotura de esta membrana para permitir la salida de las células embrionarias y la implantación.
Por tanto, el assisted hatching o eclosión asistida no es más que hacer un pequeño agujerito en la zona pelúcida del óvulo fecundado, o sea, del embrión, para facilitar la implantación.
En algunas situaciones de FIV-ICSI, es conveniente hacer el hatching para faciliar la implantación. Una situación en la que sería beneficioso realizar este pequeño agujero es en aquellos embriones con una zona pelúcida engrosada.
¿Qué medicación se necesita para la FIV-ICSI?
La medicación es igual tanto para la FIV convencional como para la ICSI. Por tanto, la mujer deberá administrarse gonadotropinas y análogos de la GnRH durante la fase de estimulación ovárica para promover el crecimiento de múltiples folículos ováricos.
Posteriormente, la paciente se pondrá estrógenos y progesterona para preparar el endometrio en el momento de la transferencia embrionaria.
Lecturas recomendadas
La probabilidad de embarazo mediante FIV-ICSI dependerá de diversos factores. Si quieres obtener más información al respecto, te aconsejamos visitar el siguiente artículo: ¿Cuáles son las tasas de éxito de la fecundación in vitro (FIV)?
Además, si necesitas una FIV pero con gestación subrogada y quieres saber cuánto cuesta, quizás te resulta interesante visitar este enlace: Precios en gestación subrogada: desglose según países y opciones.
Hacemos un gran esfuerzo para ofrecerte información de máxima calidad.
🙏 Por favor, comparte este artículo si te ha gustado. 💜💜 ¡Nos ayudas a seguir!
Bibliografía
Broekmans FJ, Kwee J, Hendriks DJ, Mol BW, Lambalk CB (2006). A systematic review of tests predicting ovarian reserve and IVF outcome. Hum Reprod Update; 12:685-718.
Bruno I, Pérez F, Tur R, Ricciarelli E, De la Fuente A, Monzó A. et al. (2005). Grupo de interés en Salud Embrionaria. Sociedad Española de Fertilidad. Embarazos múltiples derivado de FIV-ICSI en España: Incidencia y criterios sobre la transferencia embrionaria. Rev Iberoam Fertil; 22 (2): 99-110.
ESHRE Capri Workshop Group. Intracytoplasmic sperm injection (ICSI) in 2006 (2007): evidence and evolution. Hum Reprod Update;13:515 – 526 (Ver)
Esteves SC, Roque M, Bedoschi G, Haahr T, Humaidan P. Intracytoplasmic sperm injection for male infertility and consequences for offspring. Nat Rev Urol. 2018 Sep;15(9):535-562 (Ver)
Palermo C.D., Joris H. Devroey P. Van Steirteghem A.C. (1992). Pregnancies after intracytoplasmic injection of single spermatozoa into an oocyte. Lancet, 340 (Ver)
Zheng Z, Chen L, Yang T, Yu H, Wang H, Qin J. Multiple pregnancies achieved with IVF/ICSI and risk of specific congenital malformations: a meta-analysis of cohort studies. Reprod Biomed Online. 2018 Apr;36(4):472-482 (Ver)
Preguntas de los usuarios: '¿Cuáles son los principales riesgos del ICSI?', '¿Cuál es el precio del ICSI?', '¿Se obtienen mejores resultados con ICSI o con FIV convencional?', '¿Se recomienda hacer "hatching" en un ciclo de FIV-ICSI?' y '¿Qué medicación se necesita para la FIV-ICSI?'.







La verdad es que se agradece que te expliquen con detalle qué es lo que se va a hacer para finalmente obtener el embrión que van a implantarte. Aunque el papel de la gestante es simplemente gestar, y solo es necesario una vez ha pasado todo esto, me parece muy interesante tener información del proceso. Voy a ser gestante próximamente, estoy en el proceso de selección y la verdad me gusta leer sobre la técnica reproductiva. Gracias