L'injection intracytoplasmique de spermatozoïdes, ou ICSI, est un processus de fécondation in vitro (FIV) dans lequel le spermatozoïde est introduit directement dans l'ovule pour faciliter la fécondation et donner naissance au nouvel être. Contrairement à la FIV traditionnelle, l'ICSI permet le succès de la procréation dans les situations d'infertilité masculine sévère.
Dans l'article suivant, nous allons aborder les étapes à suivre pour mener à bien ce processus, ainsi que des indications et de la probabilité de grossesse.
Vous trouverez ci-dessous un index des 7 points que nous allons aborder dans cet article.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 2.4.
- 2.5.
- 2.6.
- 2.7.
- 2.8.
- 2.9.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 6.
- 7.
Indications
Les situations les plus courantes qui nécessitent une ICSI sont:
- Ovules de mauvaise qualité ou avec une zone pellucide épaissie.
- Échantillons de sperme de grande valeur tels que des échantillons congelés, des échantillons de patients atteints de cancer ou des échantillons obtenus par biopsie testiculaire, épididyme ou par aspiration testiculaire.
- Mauvaise qualité du sperme, notamment en termes de mobilité, de morphologie et de concentration. Les altérations séminales les plus fréquentes sont l'azoospermie, l'oligospermie, l'asthénospermie et la tératospermie.
- Échecs répétés dans plusieurs cycles de FIV traditionnelles.
- Nécessité de DPI (diagnostic génétique préimplantatoire)
- Hommes atteints d'une maladie infectieuse ou d'infertilité de cause immunologique.
- Cas dans lesquels peu d'ovules sont prélevés dans la ponction folliculaire.
Bien qu'il s'agisse des indications pour lesquelles l'ICSI est recommandée, il existe de nombreuses cliniques de procréation assistée qui l'appliquent à tout type de problème de fertilité nécessitant une fécondation in vitro, c'est-à-dire qu'elles n'utilisent pas la méthode conventionnelle bien que cela soit possible.
La FIV-ICSI étape par étape.
La fécondation in vitro par micro-injection de spermatozoïdes suit les mêmes étapes que la FIV classique, sauf au moment de l'union de l'ovule et du sperme.
Les principales étapes sont les suivantes:
Stimulation ovarienne
Afin d'obtenir un plus grand nombre d'ovules, la femme reçoit un traitement de stimulation ovarienne en recevant, par voie sous-cutanée, de médicaments hormonaux.
Ces injections favorisent le développement et la maturation d'un grand nombre d'ovules dans le même cycle, ce qui augmente la probabilité d'obtenir des embryons viables et donc la probabilité de grossesse.
Pendant le traitement, la femme devra se rendre à la clinique pour subir les contrôles analytiques et échographiques nécessaires au bon déroulement du processus.
Ce traitement dure entre 7 et 12 jours environ. Dans une première phase, des médicaments sont administrés pour stimuler la production ovarienne (analogues de la GnRH et gonadotrophines) et, dans une deuxième phase, 36 heures avant la ponction folliculaire, l'hormone hCG est administrée pour la maturation finale et l'induction ovarienne.
Si vous voulez plus d'informations, nous vous recommandons de consulter cet article: Stimulation ovarienne.
Ponction folliculaire
Aussi connue sous le nom de ponction ovarienne. C'est l'intervention chirurgicale dans laquelle les ovules sont obtenus par aspiration du liquide des follicules (structures de l'ovaire où les ovules mûrissent).
Il s'agit d'une opération simple de 15 à 30 minutes réalisée sous sédation ou sous anesthésie légère. Cette technique ne nécessite pas d'hospitalisation ou de repos prolongé.
Une fois au laboratoire, le liquide folliculaire est analysé à la recherche des ovules, qui seront ensuite décumulés, c'est-à-dire que la couche de cellules de la couronne cumulus qui les entoure sera éliminée.
Cliquez sur ce lien si vous voulez plus d'informations sur ce processus : Comment se déroule la ponction ovarienne pour extraire les ovules?
Obtention du sperme
L'échantillon de sperme doit être obtenu par masturbation après une période d'abstinence sexuelle de 3 à 7 jours environ. S'il n'est pas possible d'obtenir du sperme par éjaculation, il sera obtenu directement du testicule par biopsie ou aspiration.
Pour effectuer l'ICSI, le sperme passe auparavant par ce que l'on appelle la capacitation des spermatozoïdes. Il s'agit d'un processus qui permet de concentrer l'échantillon en spermatozoïdes de bonne qualité, en éliminant le plasma séminal et les spermatozoïdes immobiles ou morts.
Il y a des échantillons de sperme de très bonne qualité qui sont utilisés directement, sans passer par la capaitation.
Décumulation
La décumulation est le processus par lequel les ovules obtenus par ponction folliculaire sont privés de la couche de cellules qui les entoure: les cellules du complexe cumulus-corona.
Pour faciliter la micro-injection, ces cellules sont éliminées à la fois mécaniquement (en faisant passer l'ovule dans des pipettes de calibre décroissant) et chimiquement par des solutions spécifiques.
Cette étape n'est pas réalisée en fécondation in vitro traditionnelle.
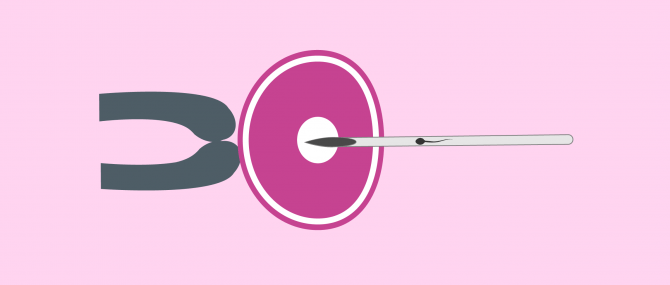
Insémination ou fécondation
C'est le moment où l'ovule et le spermatozoïde fusionnent pour donner naissance au nouvel être. On la réalise dans le micro-injecteur.
Le spécialiste tient l'ovule avec l'une des aiguilles du micro-injecteur, l'aiguille dite de maintien, dont les extrémités sont émoussées. Avec l'autre aiguille, avec son extrémité pointue, il aspire un spermatozoïde et l'insère complètement dans l'ovule, attendant que les deux noyaux fusionnent et donnent naissance au zygote (embryon d'une cellule).
Évaluer la fécondation
Après la micro-injection, les ovules sont laissés dans l'incubateur et environ 16 à 20 heures plus tard, on vérifie qu'ils ont été correctement fécondés, c'est-à-dire s'ils ont donné naissance à des zygotes, ou si, au contraire, il y a eu échec de fécondation.
On dit qu'il y a eu fécondation quand on distingue 2 corpuscules polaires (CP) et 2 pronucléi (PN), le féminin et le masculin, qui fusionneront ultérieurement pour commencer le développement embryonnaire.
Culture des embryons
Les ovules fécondés, c'est-à-dire les embryons, sont laissés en culture jusqu'au jour où ils doivent être transférés ou congelés. Ils seront laissés dans des incubateurs spéciaux qui maintiennent les conditions de pression, de lumière, de concentration de gaz et de température optimale pour leur croissance.
Tout au long des journées de culture, différents éléments des embryons seront évaluées afin d'apprécier leur qualité. Certains des facteurs analysés sont: le rythme de division, la taille des cellules, la fragmentation, le nombre de cellules....
Vous pouvez obtenir plus d'informations dans cet article: Critères de classification et catégories selon la qualité des embryons.
Les embryons resteront en culture pendant une période de 3 à 6 jours, selon qu'ils seront transférés au stade embryonnaire (jour 3) ou au stade de blastocyste (jour 5-6). Les embryons restants non transférés seront cryoconservés pour un traitement ultérieur.
Préparation de l'endomètre et transfert
La femme reçoit un traitement hormonal à base d'œstrogènes et/ou de progestérone par voie orale ou vaginale. L'objectif de ces médicaments est de s'assurer que l'endomètre acquiert l'apparence et l'épaisseur appropriées pour que les embryons puissent s'implanter et ainsi réaliser la grossesse.
Lorsque le médecin détermine par échographie que l'endomètre est prêt, le spécialiste effectue le transfert de l'embryon. Il s'agit d'un processus indolore d'environ 10 minutes au cours duquel les embryons sont déposés dans l'utérus de la femme en attente d'implantation et de début de grossesse.
Le nombre d'embryons à transférer doit être choisi par la femme ou le couple, en tenant toujours compte des conseils du spécialiste pour chaque situation personnelle. L'embryon ou les embryons transférés seront de la plus haute qualité.
Pour en savoir plus sur ce processus, cliquez ici: Transfert d'embryons.
Vitrification des embryons
Les embryons viables qui n'ont pas été transférés sont cryoconservés par le processus de vitrification des embryons. Il s'agit d'une technique de congélation ultra-rapide qui permet de conserver les embryons indéfiniment sans pratiquement altérer leurs qualités.
Le taux de survie des embryons est supérieur à 90 %, de sorte qu'ils pourraient être utilisés pour d'autres traitements à l'avenir.
Différences entre la FIV traditionnelle et l'ICSI
Jusqu'au moment de la fécondation, la procédure entre les deux techniques est la même : stimulation ovarienne, ponction pour l'extraction des ovocytes et collecte du sperme.
Dans la FIV classique, l'ovule (non décumulé) entre en contact avec une goutte de spermatozoïde dans laquelle il y a des milliers de spermatozoïdes, dont un seul sera capable, par ses propres moyens, d'introduire la tête dans l'ovule pour donner naissance à l'embryon. En d'autres termes, la fécondation en elle-même est réalisée par le spermatozoïde sans aide humaine.
Dans l'ICSI, par contre, c'est l'embryologiste qui, grâce à la micro-injection, introduit le spermatozoïde préalablement sélectionné directement dans l'ovule. De plus, l'ovule a subi un processus de décumulation, une étape qui n'est pas réalisée dans la FIV traditionnelle.
En raison de la plus grande complexité de la technique et de la nécessité d'une instrumentation spécifique telle que le micromanipulateur, la technique ICSI rend la procédure de fécondation in vitro plus coûteuse. De plus, il exige une compétence particulière de la part de l'embryologiste qui va effectuer la micro-injection.
Dans ce lien vous pouvez lire plus de différences : Quelle est la différence entre la FIV traditionelle et l’ICSI?
La gestation pour autrui est le traitement de procréation médicalement assistée qui implique le plus de questions et de doutes pour un patient.Par conséquent, un aspect fondamental dans le choix d'une clinique et d'une agence pour le traitement des mères porteuses est la transparence.
ICSI et Gestation pour autrui
Dans la gestation pour autrui, aussi connue sous le nom de GPA, on utilise généralement la fécondation in vitro (que ce soit la FIV traditionnelle ou l'ICSI).
L'ICSI sera réalisée si le DPI doit être appliqué, ce qui est courant dans les processus de GPA, ou si les gamètes l'exigent.
Le processus est exactement le même que celui que nous avons mentionné, avec la seule différence que la préparation de l'endomètre et le transfert aura lieu dans l'utérus de la mère porteuse et non de la future mère.
Quant au reste des étapes, cela dépendra de l'origine des ovules. Si les ovules de la future mère doivent être utilisés, elle subira une stimulation ovarienne et une ponction folliculaire. Si, par contre, on a recours à un don d'ovule, c'est le donneur qui subira la première partie du processus.
Vous pouvez obtenir plus d'informations ici: Gestation pour autrui (GPA): définition et informations utiles
Vos questions fréquentes
Quels sont les principaux risques de l'ICSI?
Les principaux problèmes ou conséquences qui peuvent découler de l'ICSI sont dus à la stimulation ovarienne. Ce traitement, s'il n'est pas correctement régulé, peut conduire au Syndrome d'Hyperstimulation Ovarienne. Cliquez sur le lien pour plus d'informations.
Un autre problème est la grossesse multiple, dont la probabilité augmente si plus d'un embryon est transféré. La grossesse gémellaire est plus risquée que la grossesse unique, il est donc recommandé de choisir le nombre d'embryons à choisir de manière responsable et en tenant toujours compte des conseils du spécialiste.
Enfin, le risque de fausse couche et de grossesse extra-utérine est également légèrement plus élevé lors de l'application de l'ICSI par rapport à la conception naturelle.
Quel est le prix de la FIV-ICSI?
La fécondation in vitro coûte entre 3 000 et 6 000 euros. La fourchette est large parce que le coût peut varier en fonction de nombreux facteurs tels que la cause de l'infertilité, le nombre de tests requis, la clinique de fertilité où elle est effectuée, et ainsi de suite.
Dans tous les cas, il faut garder à l'esprit que le prix est généralement indépendant de la technique exacte utilisée pour réaliser la fertilisation elle-même. Cela signifie que la FIV ou l'ICSI conventionnelle n'affecte pas le coût du traitement.
Les résultats de la FIV conventionnelle sont-ils meilleurs que ceux de l'ICSI ?
Pas nécessairement. Comme nous l'avons mentionné, les résultats des deux techniques dépendront de chaque situation, il n'y a donc pas de meilleure technique qu'une autre. La vérité est qu'avec l'ICSI, nous faisons un pas de plus sur la voie de la grossesse. Cependant, cela implique davantage de manipulation des gamètes, ce qui peut être contre-productif dans certains cas.
Est-il recommandé de faire le "hatching" dans un cycle FIV-ICSI?
Pour que l'embryon s'implante dans l'endomètre utérin, il doit se briser et quitter la zone pellucide qui l'entoure. Le "hatching" ou éclosion est ce qu'on appelle la rupture de cette membrane pour permettre la sortie des cellules embryonnaires et l'implantation.
Par conséquent, le "hatching" ou éclosion assistée n'est rien de plus que de faire un petit trou dans la zone pellucide de l'ovule fécondé, ou embryon, pour faciliter l'implantation.
Dans certaines situations de FIV-ICSI, il est pratique de faire des hatching pour faciliter l'implantation. Une situation dans laquelle il serait bénéfique de faire ce petit trou est celle des embryons dont la zone pellucide est épaissie.
Nous nous efforçons de vous fournir des informations de la plus haute qualité.
🙏 Merci de partager cet article si vous l'avez aimé. 💜💜💜 Aidez-nous à continuer!
Bibliographie
inviTRA, 2019, ICSI: définition, traitement et symptômes. Aitziber Domingo, Miguel Dolz, Rebeca Reus y Susana Cortés Gallego, https://www.invitra.com/fr/injection-intra-cytoplasmique-de-spermatozoide-icsi/
inviTRA, 2018, Procréation médicalement assistée (PMA): définition et techniques. Blanca Paraíso, Miguel Dolz, Sara Salgado y Zaira Salvador, https://www.invitra.com/fr/procreation-assistee/
Vos questions fréquentes: 'Quels sont les principaux risques de l'ICSI?', 'Quel est le prix de la FIV-ICSI?', 'Les résultats de la FIV conventionnelle sont-ils meilleurs que ceux de l'ICSI ?' et 'Est-il recommandé de faire le "hatching" dans un cycle FIV-ICSI?'.
Auteur